Este artículo forma parte de la serie La Letra de Temas 2020. Pospandemia: ¿hacia dónde?
A raíz de haberse remontado el ápice de la Covid-19, Temas-Catalejo solicitó a un grupo de investigadores que examinaran el presente y la perspectiva para el resto del año cubano. Les pidió un diagnóstico elaborado, que escrutara a través de la propia pandemia, y en su significación no solo clínica, sino de salud públca, y en sus ramificaciones socioeconómicas, políticas, internacionales, subjetivas; así como hacia el futuro probable.
A diferencia de la nube de cifras, verdades recibidas, declaraciones, reportajes, que inundan los medios; de los deseos y recomendaciones dirigidas al gobierno y que pasan por análisis, tan abundantes en las redes; esta serie se orienta a calcular el presente y futuro del país, para verlo mejor, como un camino entre la política y su circunstancia.
Como es usual en Catalejo, La Letra de Temas 2020 se mantiene más abierta ante otros análisis que ante otras opiniones.
1. COVID-19 y situación pre-pandémica de Cuba
El 11 de marzo de 2020, la OMS declaró oficialmente el síndrome respiratorio agudo causado por el SARS-CoV-2, la COVID-19, como una pandemia. Hasta ese momento se habían producido más de 118 000 contagios en 114 países, y cerca de 4300 fallecidos (WHO, 2020). Ese mismo día, el Ministerio de Salud Pública de Cuba (MINSAP, 2020) confirmó los tres primeros casos en la isla, tres turistas provenientes de la provincia italiana de Lombardía.
Los datos iniciales obtenidos en el brote de China mostraron que el SARS-CoV-2 tenía una letalidad (case fatality rate) general del 2.3% (Zhang, 2020), llegando hasta 5.9% en mayores de 60 años. Cuba es uno de los países con mayor expectativa de vida en la región de las Américas (78.5 años) (MINSAP, 2019). También uno de los países con mayor proporción de población que supera los 60 años. Según datos oficiales, en Cuba viven cerca de 2 270 000 de personas en este rango etario, lo cual implica que el 20.23% la población cubana está dentro del grupo de mayor riesgo asociado a la infección por el nuevo coronavirus. Los datos oficiales indican además una elevada prevalencia de diabetes mellitus (64.3/1000 habitantes) e hipertensión arterial (225/1000 habitantes), antecedentes clínicos asociados a aumento de la letalidad de la COVID-19. Estos datos, unidos al contexto de problemas económicos y dificultades financieras que enfrenta el país, planteaban retos significativos a la estrategia de Cuba para disminuir el impacto de la pandemia en su territorio.
2. Intervenciones (medidas) del Estado
Basado en diferentes variables epidemiológicas, el COVID-19 Response Team, del Imperial College de Londres proyectó que, sin intervenciones no-farmacéuticas (medidas de mitigación/supresión), para finales de 2020 la COVID-19 podría causar cerca de 40 millones de muertes (Walker et al., 2020). Este estudio, que cambió el enfoque de enfrentamiento a la pandemia del Reino Unido, establecía además que cualquier modelo exitoso para contener la diseminación del virus debía incluir no una sino varias medidas de control.
En consonancia con lo sugerido por el reporte de Imperial College y otros estudios, la estrategia seguida por Cuba incluye varias intervenciones/medidas. Un primer grupo de medidas estuvo dirigida al control de la epidemia (disminuir la importación y diseminación de casos) y el otro garantizar la correcta atención de los enfermos de COVID-19, incluyendo el aumento de las capacidades hospitalarias, camas de UTI y el perfeccionamiento de los tratamientos basados en fármacos antivirales y terapias complementarias (Figura 1). En este texto serán discutidas las medidas que, a criterio del autor, tuvieron un mayor impacto en el resultado positivo que hasta el momento muestra Cuba.
Antes de analizar los detalles de la estrategia cubana se debe señalar el acierto en la preparación temprana de un plan de vigilancia epidemiológica de laboratorio, de protocolos de pesquisaje activo de casos, y el inicio de campañas educativas respecto a la gravedad/letalidad de la enfermedad. Esta etapa, sin embargo, no estuvo libre de errores – fundamentalmente comunicacionales – relacionados a la creencia de que el clima de Cuba, caracterizado por las altas temperaturas y alta radiación solar, podría ofrecer reducir la transmisión del SARS-CoV-2. Tesis esta que, si bien pudo originarse a partir de la biología y epidemiología de otros virus respiratorios, no tenía ninguna evidencia experimental – ya sea nacional o internacional – que la sustentase. Menos, tratándose de un virus emergente para el cual no existía ningún tipo de inmunidad poblacional previa. Varias voces, desde la comunidad científica, la sociedad civil y las redes sociales se manifestaron respecto a este error, que fue corregido en jornadas siguientes por las autoridades políticas y sanitarias del país.
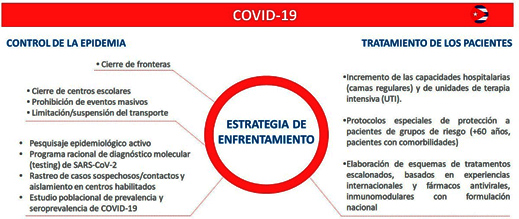
Figura 1. Principales medidas implementadas en Cuba para el control de su epidemia de COVID-19 y tratamiento de los pacientes
2.1 Cierre de fronteras, escuela y disminución de la movilidad
Cuba anunció el cierre selectivo de sus fronteras para el 22 de marzo de 2020 con el objetivo de prevenir la importación de casos (seeding), particularmente provenientes de las regiones más afectadas. A pesar de que esta fecha ha suscitado diversos debates, los datos epidemiológicos, análisis comparativos y la posterior evolución del brote en la isla, indican que la medida no se aplicó demasiado tarde. Hasta esa fecha el país tenía confirmados 48 casos y un fallecido por COVID-19. Estos datos difieren significativamente de los de países con mayor impacto [Italia- 09.03.2020: 9172 casos, 463 fallecidos; España- 22.03.2020: 36 616 casos, 1326 fallecidos. El rigor de la medida fue escalando hasta el anuncio del cierre total de fronteras el 01 de abril.
El 24 de marzo, Cuba efectuó el cierre de sus escuelas, anunciada un día antes por el Primer Ministro Manuel Marrero. Esta ha sido una medida común en el mundo, a pesar de su profundo impacto social, particularmente en los niños. Desde el punto de vista epidemiológico los centros escolares, sitios donde se reúnen un elevado número de personas, imposibilitados de mantener distancia y en ambientes interiores, podrían representar importantes focos de contagio y transmisión. Cuando se anunció el cierre de escuelas en la isla, Cuba había confirmado 40 casos, cifra que vuelve a ser muy inferior a las de países como Italia (3 900), España (9 100), Francia (7 700) o Inglaterra (5 100), en el momento que efectuaron el cierre nacional de sus centros escolares.
También el 24 de marzo, y como parte de las medidas para la contención de la epidemia, el Ministerio de Transporte anunció el cese de la transportación interprovincial. Este, anuncio fui seguido por la suspensión del transporte urbano a partir del 11 de abril. Cuba lanzó una fuerte campaña comunicacional dirigida a aumentar la percepción de riesgo, y alentar a que los ciudadanos se quedaran en casa. Datos oficiales apoyados en un estudio de la Facultad de Física de la Universidad de La Habana, mostraron que hacia finales abril la movilidad en el país se había reducido al 50%.
Es en el aspecto de la reducción de la movilidad, particularmente en la limitación de las aglomeraciones donde se produjeron también algunas de las mayores deficiencias en la estrategia nacional. El país no consiguió la correcta implementación de plataformas digitales para la compra online que evitaran las concentraciones de personas en los mercados y establecimientos de la red nacional. Este factor, unido a la escasez de muchos productos de primera necesidad, provocó significativas aglomeraciones durante la epidemia, que conspiran contra el control del brote. Sin embargo, las medidas colaterales implementadas como la exigencia de mantener una distancia prudencial, del uso de máscaras sanitarias y particularmente, el hecho de que estas aglomeraciones se produjeron fundamentalmente en ambientes externos, que no potencian la transmisión, pueden haber atenuado el impacto negativo que estas aglomeraciones pudieron haber tenido en el control del brote. De todas maneras, trabajar en la implementación de plataformas digitales de compra de productos de primera necesidad funcionales debe ser prioridad para garantizar en control de la epidemia durante las próximas etapas.
2.2 Pesquisaje activo, rastreo de casos y contactos
El rastreo y aislamiento de casos y contactos es una de las principales herramientas para disminuir el ritmo reproductivo básico (Rt) de un virus, y en consecuencia, desacelerar el ritmo de contagios. Un estudio de modelación publicado recientemente en la revista Science sugiere que si un país consigue detectar al 60% de los casos así como rastrear y aislar inmediatamente al menos al 60% de sus contactos, podría llegar a un Rt< 1 (Figura 2) y por tanto, controlar su epidemia (Ferretti et al., 2020). A medida que los brotes de COVID-19 fueron extendiéndose por el mundo, Cuba reforzó su programa de vigilancia epidemiológica de infecciones respiratorias agudas (IRA) e implementó un agresivo programa universal de pesquisaje de casos que, a diferencia del modelo digital surcoreano, se basó fundamentalmente en el uso de estudiantes de carreras médicas y profesionales de la sanidad. En declaraciones a BBC Mundo, José Moya, representante de la OPS en Cuba, evaluó favorablemente el modelo aplicado por la isla (BBC, 2020).
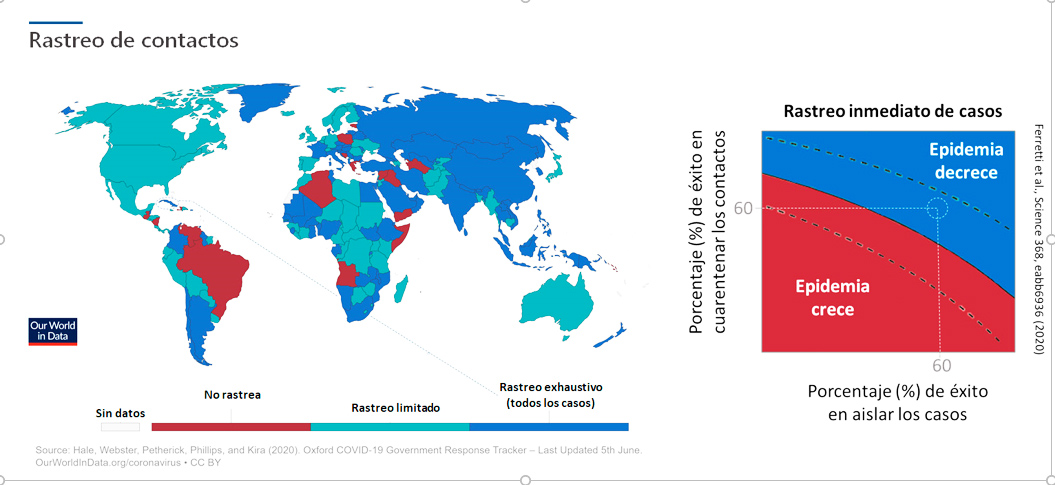
Figura 2. Alcance de los programas de rastreo de contactos de casos de COVID-19 en el mundo
Esta estrategia ha permitido que el país sea una de las pocas naciones de la región de las Américas que rastrea todos sus casos (Figura 2). Un análisis de los datos oficiales publicados por el MINSAP muestra el alcance del amplio programa de pesquisaje de casos sospechosos y rastreo de contactos, particularmente al inicio de la epidemia (Figura 3). Para el 20 de marzo, cuando el país tenía apenas 40 positivos, ya se encontraban aislados 1036 personas, entre casos confirmados o sospechosos, y se vigilaban 37788 personas por el Sistema de Atención Primaria de Salud. Este agresivo y amplio programa de detección de casos sospechosos y rastreo de contactos seguido de su inmediato aislamiento, fue vital para contener el avance del brote en la isla. Es importante señalar la rapidez en la aplicación del programa. La experiencia y datos de otras naciones afectadas por el SARS-CoV-2, demuestran que no sólo la fuerza, sino el momento en que se producen las intervenciones son fundamentales para frenar la pandemia de COVID-19.
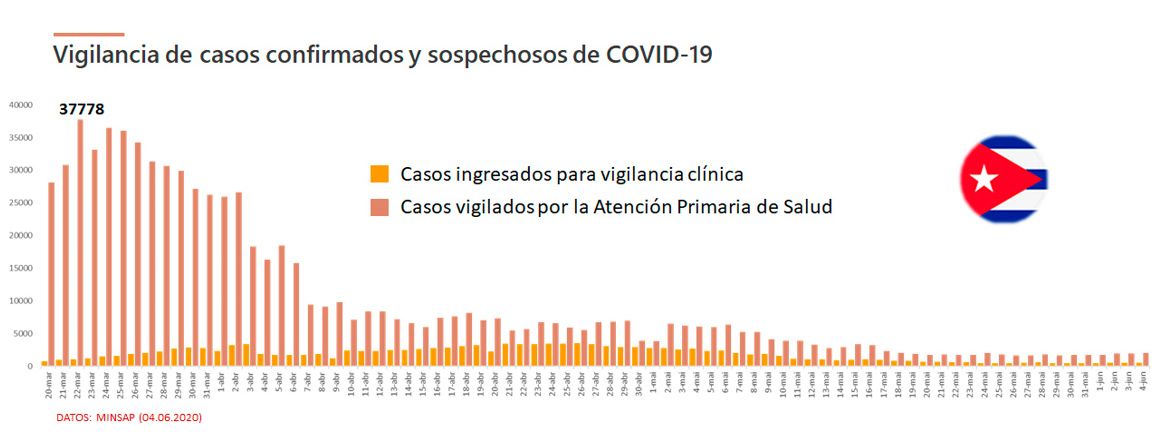
Figura 3. Evolución temporal del número de casos ingresados o vigilados por el sistema de Atención Primaria de Salud en Cuba, como parte del programa de rastreo implementado por el país.
2.3 Programa de diagnóstico molecular
La prueba de laboratorio estándar para el diagnóstico de contagios por el SARS-CoV-2 es la reacción en cadena de la polimerasa con transcripción inversa en tiempo real (RT-qPCR). Está técnica de biología molecular permite amplificar fragmentos del genoma viral en muestras de individuos infectados. Los programas de diagnóstico (en inglés testing) son una pieza fundamental para conocer la magnitud de la epidemia, los focos de contagios y para el aislamiento y cuarentena efectivos de casos y contactos. Las estadísticas globales indican que de manera general los países (i.e Alemania, Corea del Sur, Nueva Zelanda) que implementaron un programa masivo – o al menos racional – de testing, consiguieron enfrentar con mayor eficiencia los brotes de SARS-CoV-2. El Director General de las OMS, Dr. Tedros A. Ghebreyesus, explicó la importancia de testar cuando el 16 de marzo aseguró que «no puedes combatir un fuego con los ojos vendados. Y no podemos detener esta pandemia si no sabemos quién está infectado».
Una de las primeras interrogantes que debemos responder respecto al programa de testing es cuántos test son necesarios para conocer con precisión la magnitud de nuestra epidemia. La recomendación de Dr. Michael Ryan, Director Ejecutivo del Programa de Emergencias Sanitarias de la OMS es que cada país debe realizar un número de pruebas diarias que garantice que apenas uno de cada diez tests (10%) sea positivo. De esta recomendación se deriva que, más relevante que el per capita de tests/millón de habitantes – que no tiene en cuenta el tamaño de la epidemia en cada territorio –, es la relación entre el número de tests/caso confirmado.
Cuba ha cumplido este criterio desde el inicio de su brote. Con excepción del día 27 de marzo, el porcentaje de positividad diaria se ha mantenido siempre inferior a 10%. En el balance general, el país ha realizado cerca de 55 tests por cada positivo (Figura 4). Este valor es cinco veces superior al sugerido por los especialistas de la OMS, y un buen indicador del programa de diagnóstico molecular de SARS-CoV-2 que ha implementado el país. Hasta la fecha, Cuba (54.3) y Uruguay (55.9), exhiben los mejores balances de la región en cuanto a número de pruebas/casos confirmado (Figura 4). Este resultado se confirma cuando se tiene en cuenta además el tamaño poblacional (número de pruebas/casos confirmado/ millón de habitantes).
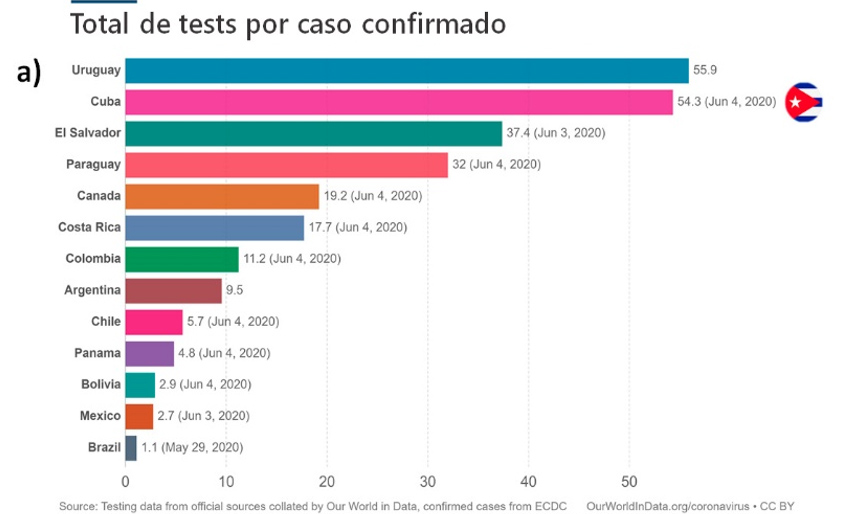
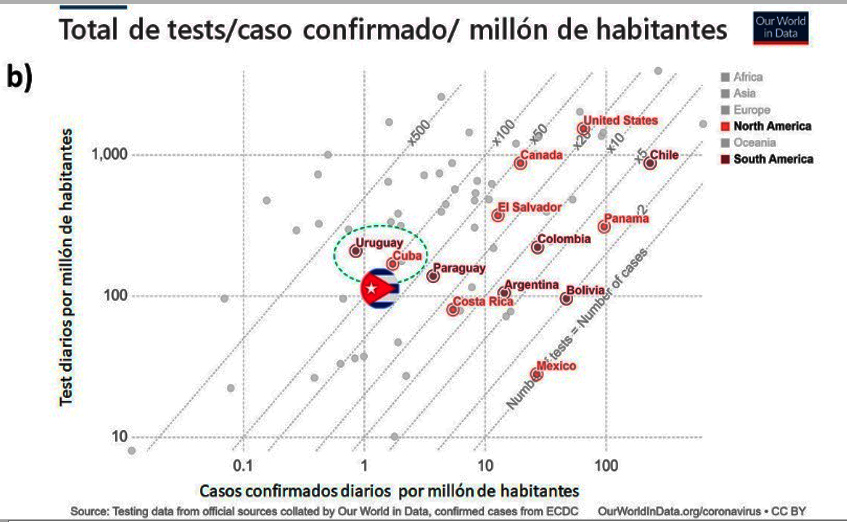
Figura 4. Balance entre el número de test por caso confirmado (a) y normalizado por millón de habitantes (b)
-
Evolución de la epidemia: los datos de Cuba
Las intervenciones no-farmacéuticas implementadas por el Estado, unida a la actuación responsable de gran parte de la sociedad cubana han permitido el avance de la epidemia en la isla. Tras una primera etapa de crecimiento continuo – controlado – del brote, desde finales de abril y particularmente durante el mes de mayo, el país experimentó una tendencia positiva los principales indicadores epidemiológicos, esto es, caída en el número de casos confirmados diarios, fallecidos diarios, casos activos, porcentaje de positivos en el diagnóstico molecular y en contraste, aumento en el número de recuperados.
Un análisis de los datos oficiales muestra que del 06-12 de abril se alcanzó el máximo semanal de casos confirmados (376) (Figura 5). A partir de este momento se produce un descenso continuo en este indicador, alcanzando un mínimo en la semana del 18-24 mayo (66 nuevos casos). Es importante señalar que este descenso en la cifra de confirmados diarios no se produce a expensas de una disminución en el número de test diarios. En realidad, desde inicios de abril se produjo un incremento en el número de test diarios realizados en el país, posibilitado por el aumento en las capacidades de diagnóstico molecular. La serie de los datos informados por Cuba demuestra que, a pesar del incremento en el número de tests (11 000-14 000 por semana), la tendencia a la caída en el número de caso semanales en las últimas semanas de abril se consolidó durante el mes de mayo (Figura 6).
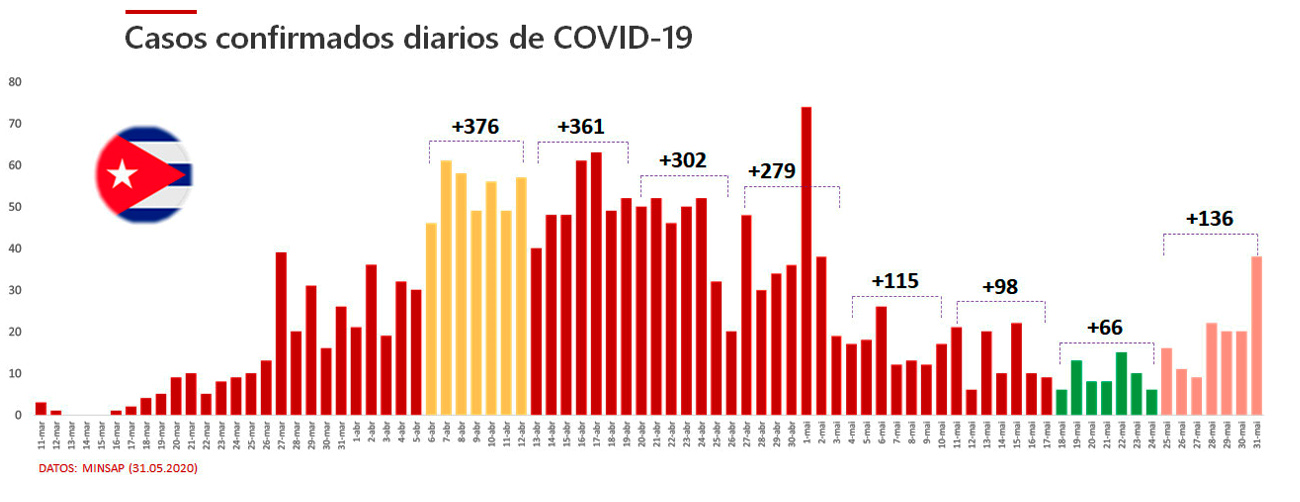
Figura 5. Evolución del número de casos confirmados en Cuba del 11 de marzo-31 de mayo. Los totales semanales son indicados.
Un análisis más detallado de la relación número de test/porcentaje de positivos muestra que en el mes de mayo se realizaron en Cuba un total de 57609 tests, 11542 más que en abril (46067). A pesar de este significativo aumento, el número de confirmados y por tanto el porcentaje de positivos en mayo (546-0.94%), decreció respecto al mes anterior (1325-2.8%) (Figura 6). El porcentaje de positividad para mayo (0.94%) indica que durante ese mes Cuba realizó 106 test por cada caso positivo. Este valor es más de diez veces superior a la recomendación de la OMS mencionada anteriormente, y muestra el correcto funcionamiento del programa de test implementado en Cuba. Es importante señalar que un estudio poblacional de prevalencia dirigido a detectar potenciales focos de contagios no detectados anteriormente, confirmó los bajos índices de circulación del virus en el país. Luego del análisis de 2430 muestras obtenidas a partir de un diseño de recolección que garantiza la representatividad homogénea de toda la sociedad, apenas tres (0.12%) resultaron positivas (Figura 5).
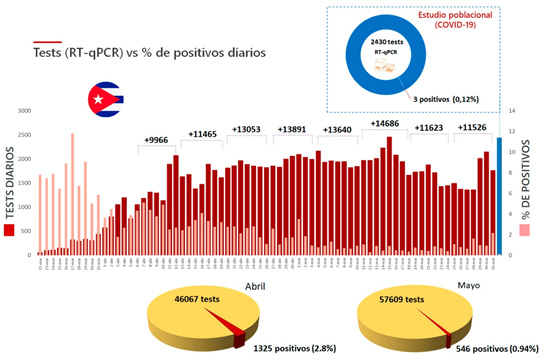
Figura 6. Evolución del número de test de RT-qPCR para detección de SARS-CoV-2 en Cuba y del porcentaje de test positivos
Las cifras de casos activos y de recuperados son otros dos indicadores epidemiológicos relevantes que han mantenido una tendencia positiva para el país durante el mes de mayo. El máximo de casos activos en Cuba se produjo el 24 abril, cuando se encontraban hospitalizados 847 pacientes de COVID-19 (Figura 7a). A partir del 02 de mayo, el número de recuperados superó al de casos activos, una tendencia que continuó ampliándose impulsada por el hecho de que del 02-25 de mayo, el número de altas diarias fue superior al de casos activos. Es importante resaltar que, dentro del grupo de casos activos, el 96.5-99% de los pacientes mostró una evolución clínica estable. Este comportamiento favorable puede estar relacionado con la detección y tratamiento temprano de los casos de COVID-19, la eficiencia de los esquemas de terapia utilizados y, sobre todo, al hecho de que Cuba ha conseguido limitar los contagios en las poblaciones de riesgo (mayores de 60 años). La buena evolución de estos indicadores ha posibilitado que, hasta el 04 de junio, Cuba tenga el mayor porcentaje de recuperados (86.8%) de la región (Figura 7b).
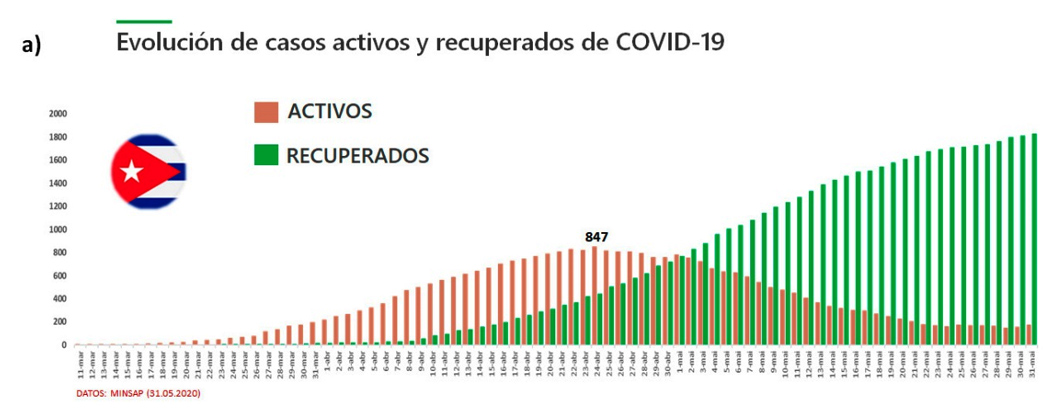
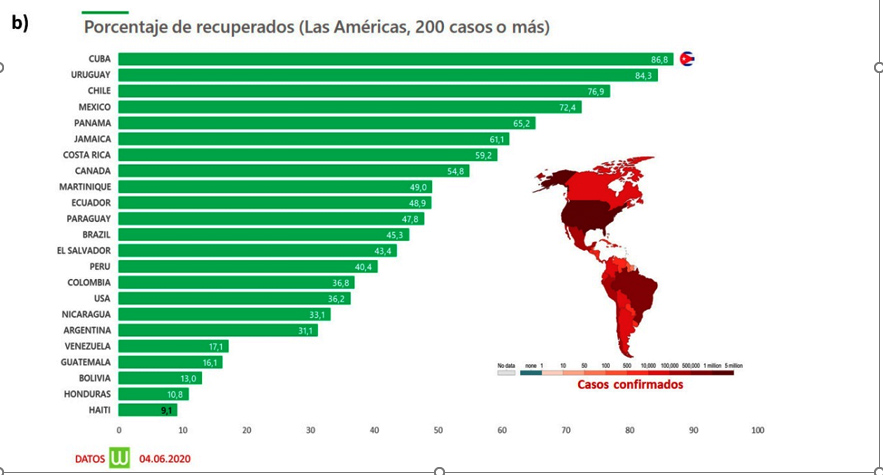
Figura 7. Evolución de los casos activos de COVID-19 y de las altas médicas en Cuba (a) y porcentaje de pacientes recuperados en el contexto regional.
Hasta el 31 de mayo 83 personas fallecieron en Cuba a causa de la COVID-19. De forma similar a lo que sucedió para los casos confirmados, el total de fallecidos durante mayo (19) disminuyó significativamente respecto al mes precedente (58). La letalidad (total de fallecidos/total de casos confirmados- case fatality rate) en Cuba ha estado cercana al 4%. Semejante a los descrito en el resto del mundo, este valor aumenta significativamente en las poblaciones de riesgo. Hasta el 26 de mayo, los mayores de 60 años representaban el 22,6% de los casos confirmados en Cuba. Sin embargo, en este grupo etario se concentra el 81.7% de las muertes por COVID-19, con una letalidad del 15.1% (Figura 8). En mayores de 80 años este valor llega a ser superior a 30%. Un análisis comparativo utilizando los datos del Ministerio de Sanidad de España muestra que estos valores de letalidad no difieren significativamente de los registrados en ese país (14.6%) (Sanidad, 2020). Sin embargo, en este país, los mayores de 60 años representaron cerca del 52%de los casos confirmados, y el 95,14% de las muertes. En resumen, estos datos indican que Cuba consiguió limitar el número de fallecidos no sólo a partir de controlar su epidemia, sino de reducir los contagios en los mayores de 60 años.
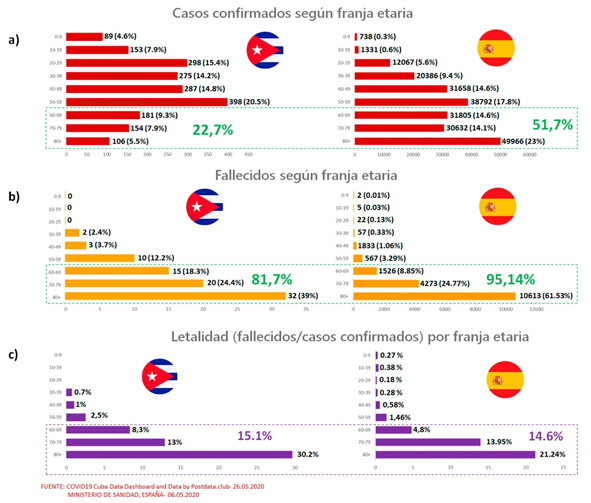
Figura 8. Análisis del número de casos confirmados (a), fallecidos (b) y de la letalidad de la COVID-19 (c) por franja etaria para Cuba y España.
-
Apuntes finales
La estrategia de enfrentamiento a la pandemia de COVID-19 de Cuba ha tenido tres virtudes fundamentales: aplicación oportuna de varias intervenciones no-farmacéuticas, amplio pesquisaje de casos y rastreo de contactos combinado con aislamiento inmediato y un programa racional de tests que le ha permitido cumplir y superar los rangos recomendados por la OMS. Varios indicadores epidemiológicos, analizados en el contexto de evolución global y regional de la epidemia, reafirman el resultado positivo de la estrategia diseñada en la isla. Además de poseer un elevado índice de pacientes recuperados (Figura 7b), Cuba exhibe índices muy favorables en cuanto al per cápita de casos confirmados o fallecidos/millón de habitantes (Figura 9).
El comportamiento positivo de los indicadores epidemiológicos descritos en este texto, con varias provincias del país sin reportar casos en las últimas dos semanas (18-31 de mayo), indican que el país debe entrar en breve en una nueva fase. El desafío de esta nueva etapa será controlar (mitigar) la circulación del virus a pesar de la relajación/suspensión de varias de las medidas implementadas durante el brote inicial. Las experiencias de otros países afectados por la COVID-19 y la propia, indican que hasta que se alcance la inmunidad poblacional, se disponga de una vacuna/terapia efectiva o se produzca una atenuación natural la patogenecidad de SARS-CoV-2 – estrategia común en virus respiratorios para establecerse como virus endémicos –; algunas medidas deberán continuar activas.
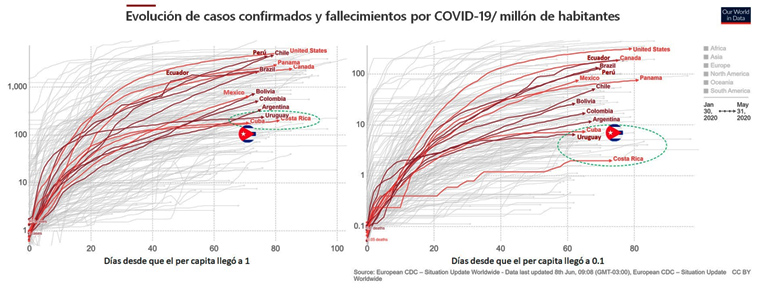
Figura 9. Per cápita poblacional de casos confirmados y fallecidos por COVID-19 en Cuba en el contexto de Evolución de los casos confirmados.
A criterio de este autor, deben permanecer la prohibición de grandes eventos que conduzcan a la aglomeración de un gran número de personas, particularmente en ambientes interiores (indoor). Varios estudios indican que este tipo de condiciones son responsables por cerca del 80% de los contagios en el mundo (Endo et al., 2020). Adicionalmente, se debe diseñar una estrategia comunicativa y de medidas especiales para la prevención de contagios en los centros laborales. Como se muestra en la Figura 5, en la última semana de mayo se produjo un aumento en el número de casos confirmados, asociado a tres eventos en ambientes interiores en locales de trabajo. La creación de una matriz que evalúe la prioridad económica/social de la actividad laboral desarrollada en relación con el grado de riesgo epidemiológico podría ayudar en la toma de decisiones sobre la reapertura de este tipo de centros.
Otra medida que debe permanecer es la exigencia del uso de máscaras – profesionales o caseras – en espacios públicos. Modelaciones recientes proponen que, si un 60% de la población usa de máscaras que tengan hasta 60% de eficiencia, es posible detener la epidemia. Resultará vital mantener el programa de pesquisaje activo de casos sospechosos y contactos, combinado con el rápido aislamiento, herramienta que ha sido clave para impedir la transmisión descontralada del virus. Así también, debe mantenerse el programa con diagnóstico molecular, adecuándolo al tamaño de la epidemia en el país. Otras acciones importantes deben estar centradas en garantizar una reserva de tests que puedan ser necesaria en caso de brotes futuros. Así mismo, mantener la capacidad de diagnóstico molecular del SARS-CoV-2, garantizando el el equipamiento necesario para la realización de RT-qPCR y la capacitación de personal. Finalmente, garantizar una reserva de equipos de protección del personal de salud y en la medida de lo posible, participar de iniciativas internacionales de desarrollo de una vacuna.
Actualización de datos (18 de junio de 2020)
Por su importancia para este texto, se anexa una actualización de los datos para el momento en que Cuba implementó en trece provincias y la Isla de la Juventud el pase a la Fase 1 del desconfinamiento (18 de junio de 2019). Así también, se muestra un análisis que explica brevemente, por qué las provincias de La Habana y Matanzas se quedan – por el momento – en la etapa anterior.
-
Descenso en el número de casos confirmados semanal
Como muestra la Figura 5 del texto principal, tras alcanzar un mínimo semanal de nuevos casos de COVID-19 (66) del 18 mayo-24 mayo, Cuba experimentó un crecimiento significativo (136 confirmados) en la última semana del mes. Este aumento estuvo asociado fundamentalmente a la ocurrencia e varios eventos locales en la capital del país. Sin embargo, a partir del control de estos eventos, el país recuperó la tendencia a la caída en el número de casos confirmados y la semana pasada (08 junio-14 junio) se produjo un nuevo mínimo (62 positivos) (Figura complementaria C1). Este descenso en el número de confirmados se produjo a pesar de que en ese período el país alcanzó el máximo semanal de pruebas de RT-qPCR para detección de contagios por SARS-CoV-2, llegando a 15713 tests. Como resultado de este comportamiento, en la semana del 08 junio-14 junio se produjo un mínimo semanal de positividad (0.39%). Esto significó que durante esa semana Cuba tuvo que realizar en promedio 256 tests para detectar un caso positivo. Este valor es 25 veces superior a la recomendación de la OMS (Figura C2). Otro dato relevante es que en lo que va de junio el país reporta dos muertes debido a COVID-19, y es una de los pocos países de la región que promedia un fallecimiento o menos semanal a causa de la enfermedad. La combinación de estos datos, unido al hecho de que todos los casos informados en junio corresponden a La Habana o Matanzas, justifican la decisión del pase a la Fase 1 de la desescalada en el resto del país.
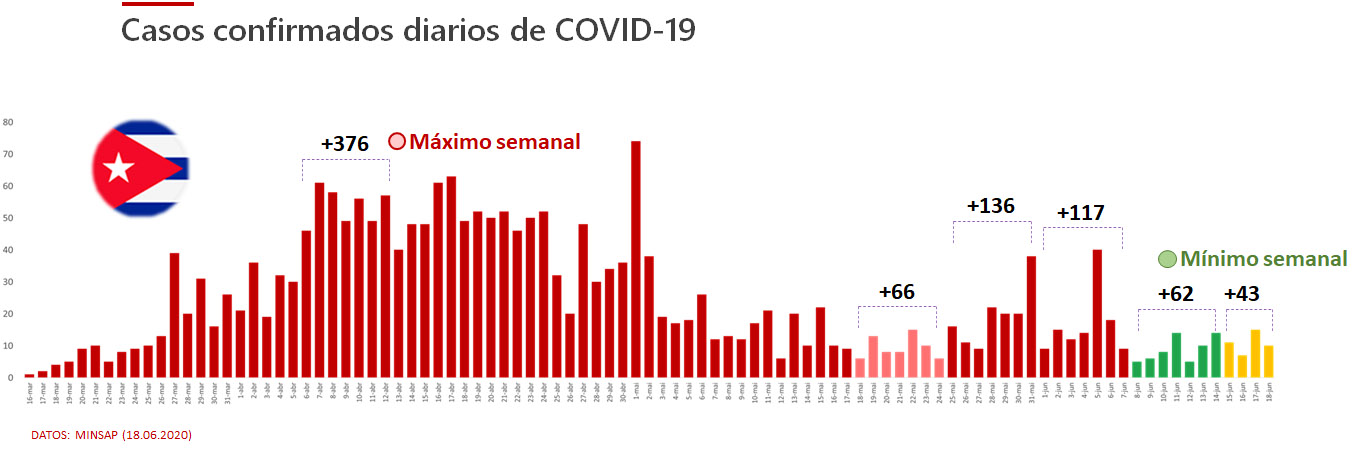
Figura 1C: Actualización (18.06.2020) de los casos confirmados diarios en Cuba mostrando el máximo (rojo), mínimo (verde) semanales.
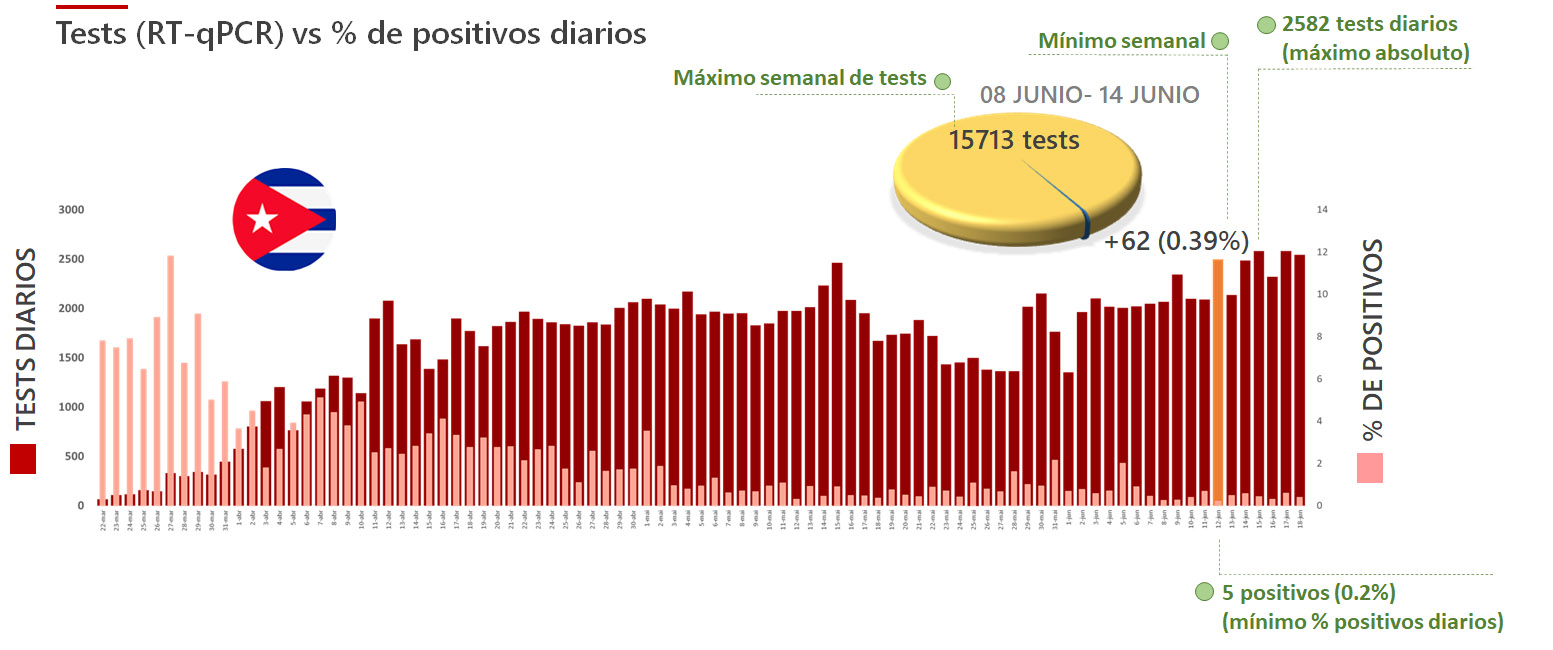
Figura 2C: Número de tests (actualización 18.06.2020) y porcentaje de positivos diarios. Se describen los valores de la semana precedente al anuncio oficial sobre el pase a la Fase 1 en 13 provincias del país y la Isla de la Juventud.
2. La Habana y Matanzas
La Habana representa el mayor desafío desde el punto de vista epidemiológico para el control definitivo de la COVID-19 en Cuba. En las últimas tres semanas, la curva de casos diarios del país cada vez es más semejante a la de la capital (Figura C3, panel superior). Eso porque desde el 25 de mayo, el promedio semanal de casos de La Habana representa más del 85% del total nacional. Si tenemos en cuenta sólo el mes de junio, los nuevos casos confirmados en La Habana (200) representan el 90% del total nacional (220). En ocho partes oficiales del MINSAP correspondientes a este mes (actualizado hasta el 18.06) los confirmados diarios en La Habana han representado el 100% de los casos en el país. Adicionalmente, en la provincia se han producido varios eventos locales, destacándose el de los Laboratorios Farmacéuticos AICA que provocó más de 95 casos asociados entre infecciones primarias o secundarias. Estos datos demuestran que, a pesar del control, La Habana aún no está en condiciones de relajar las intervenciones no-farmacéuticas e iniciar la desescalada. Matanzas, aunque con indicadores más positivos, ha informado diez nuevos casos en junio y 33 desde el pasado 18 de mayo (Figura 3C, panel inferior). Sin embargo, de continuar la tendencia de los últimos días (15.06-18.06) en los que no se informan nuevos positivos o brotes, la provincia podría pasar a la Fase 1 en breve.
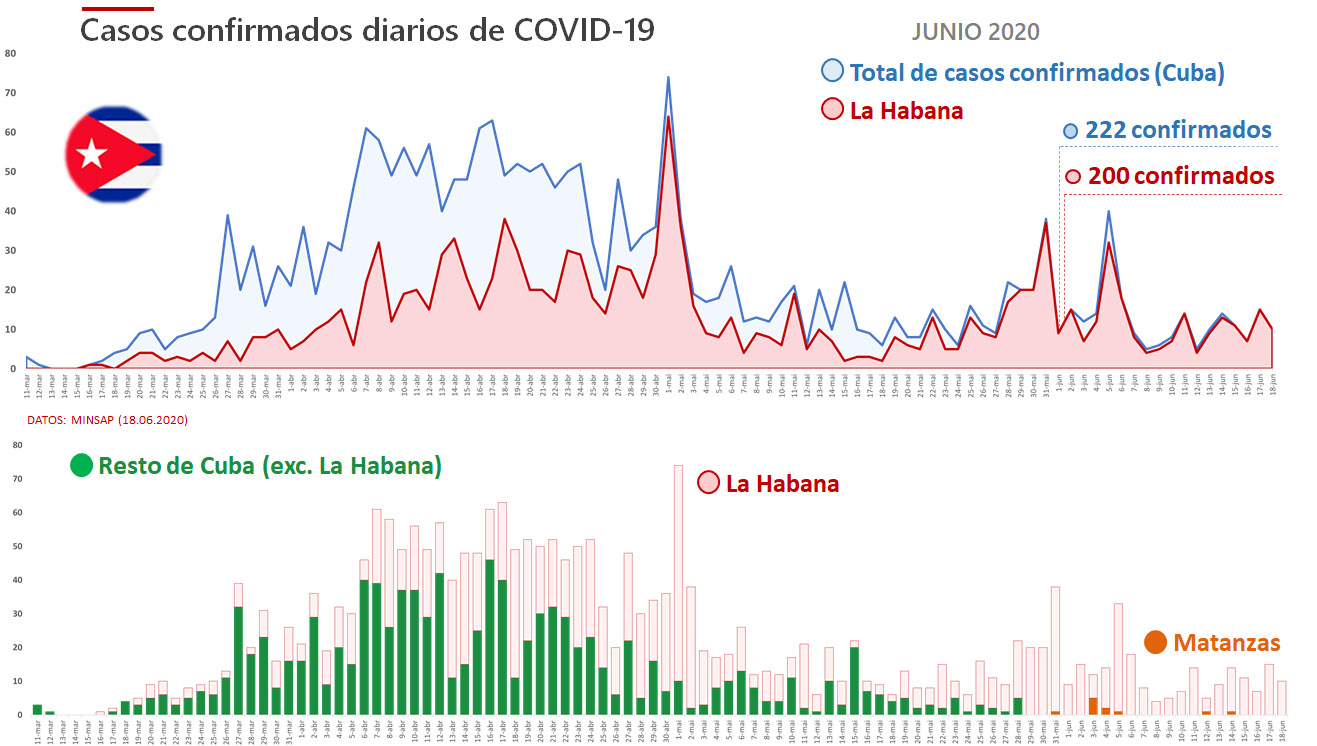
Figura 3C: Análisis comparativo del número de casos diarios confirmados a nivel nacional, en La Habana y Matanzas.
Bibliografía
BBC, 2020. Coronavirus en Cuba: cómo funciona el agresivo modelo de vigilancia epidemiológica contra la covid-19 [WWW Document]. URL https://www.bbc.com/mundo/noticias-america-latina-52496344
Endo, A., Abbott, S., Kucharski, A.J., Funk, S., 2020. Estimating the overdispersion in COVID-19 transmission using outbreak sizes outside China. Wellcome Open Res. 5, 67.
Ferretti, L., Wymant, C., Kendall, M., Zhao, L., Nurtay, A., Abeler-Dörner, L., Parker, M., Bonsall, D., Fraser, C., 2020. Quantifying SARS-CoV-2 transmission suggests epidemic control with digital contact tracing. Science (80-. ). 368, eabb6936.
MINSAP, 2019. Anuario Estadístico de Salud [WWW Document]. URL http://files.sld.cu/bvscuba/files/2020/05/Anuario-Electrónico-Español-2019-ed-2020.pdf
MINSAP, 2020. Nota informativa sobre el nuevo coronavirus en Cuba [WWW Document]. URL https://salud.msp.gob.cu/?p=4084
Sanidad, 2020. Situación en España.
Walker, P., Whittaker, C., Watson, O., Baguelin, M., Ainslie, K.E.C., Bhatia, S., Bhatt, S., Boonyasiri, A., Boyd, O., Cattarino, L., Cucunubá, Z., Cuomo-Dannenburg, G., Dighe, A., Donnelly, C.A., Dorigatti, I., Van Elsland, S., Fitzjohn, R., Flaxman, S., Fu, H., Gaythorpe, K., Geidelberg, L., Grassly, N., Green, W., Hamlet, A., Hauck, K., Haw, D., Hayes, S., Hinsley, W., Imai, N., Jorgensen, D., Knock, E., Laydon, D., Mishra, S., Nedjati-Gilani, G., Okell, L.C., Riley, S., Thompson, H., Unwin, J., Verity, R., Vollmer, M., Walters, C., Wang, W., Wang, Y., Winskill, P., Xi, X., Ferguson, N.M., Ghani, A.C., 2020. The Global Impact of COVID-19 and Strategies for Mitigation and Suppression. Imp. Coll. COVID-19 Response Team March, 19.
WHO, 2020. WHO Director-General’s opening remarks at the media briefing on COVID-19 - 11 March 2020 [WWW Document].
Zhang, Y., 2020. The epidemiological characteristics of an outbreak of 2019 novel coronavirus diseases (COVID-19) in China. China CDC Wkly. Rep. 41, 145–151.


Deje un comentario